
O Conselho Federal de Medicina (CFM) publicou em 20 de maio de 2025 (com republicação em 21 de maio de 2025) a Resolução CFM nº 2.429/25, que normatiza e atualiza as diretrizes para a realização da cirurgia bariátrica e metabólica em adultos e adolescentes no Brasil. Esta nova resolução revoga as anteriores (CFM nº 2.131/2015 e 2.172/2017), trazendo importantes mudanças e ampliações nos critérios de elegibilidade e nas práticas relacionadas a esses procedimentos.
É fundamental compreender que a cirurgia bariátrica e metabólica não é uma cura para a obesidade ou doenças metabólicas, mas sim uma parte essencial de um tratamento multidisciplinar contínuo. O sucesso a longo prazo depende crucialmente do acompanhamento pós-operatório rigoroso e da adesão do paciente a um novo estilo de vida.
A nova Resolução CFM nº 2.429/25 traz avanços significativos ao ampliar os critérios de elegibilidade para a cirurgia bariátrica e metabólica, tornando o procedimento acessível a um número maior de pacientes que podem se beneficiar. As principais mudanças incluem:
A indicação para a cirurgia bariátrica e metabólica é um processo cuidadoso, que leva em conta diversos fatores além do IMC. A nova resolução detalha os critérios para adultos e adolescentes:
Os estudos atuais não aplicam limite máximo específico de idade para a indicação da cirurgia, e a nova resolução foca na avaliação individual da maturidade do adolescente.
Além do IMC e das comorbidades, os critérios de eleição para cirurgia bariátrica e metabólica em adolescentes devem incluir:
A elegibilidade do adolescente para a cirurgia envolve um processo atencioso de decisão compartilhada com o paciente, pais ou tutores e a equipe médica.
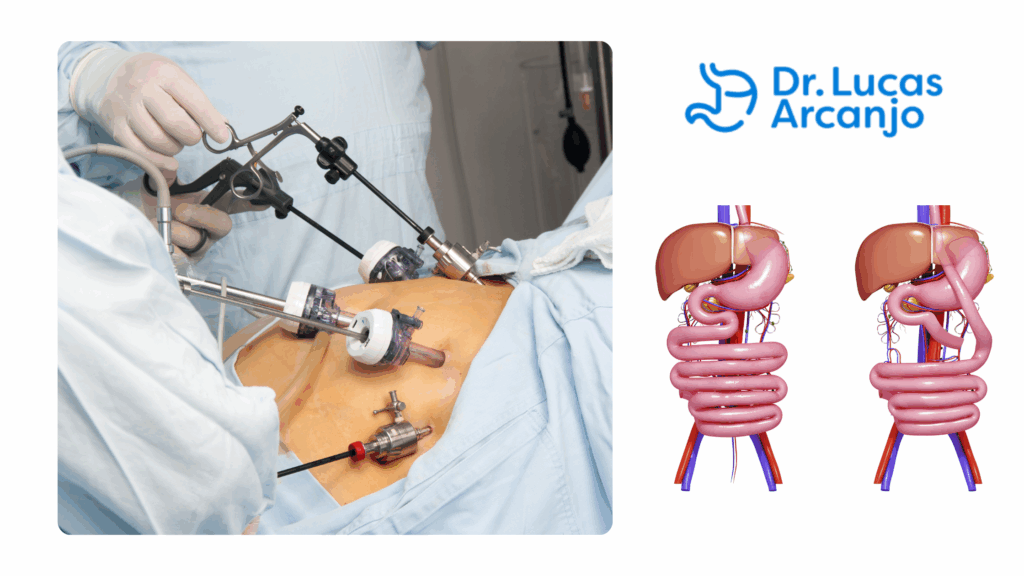
A Resolução CFM nº 2.429/25 detalha as técnicas cirúrgicas reconhecidas para o tratamento da obesidade e distúrbios metabólicos, classificando-as em altamente recomendadas, alternativas (principalmente para procedimentos revisionais) e não recomendadas:
Estas são as operações com maior embasamento científico na literatura mundial, comprovadas por sua segurança e eficácia em estudos de longo prazo:
Essas cirurgias podem ser consideradas como alternativas, especialmente em casos de falha ou necessidade de revisão de procedimentos anteriores. A decisão deve ser tomada com a aprovação da equipe multidisciplinar e o consentimento do paciente, que deve estar ciente de que elas podem não oferecer a mesma eficácia e segurança quando realizadas como procedimentos primários:
O CFM não autoriza a realização das seguintes cirurgias devido aos resultados insatisfatórios e ao percentual proibitivo de complicações graves pós-operatórias:
Pacientes que já foram submetidos a esses procedimentos devem ser acolhidos e acompanhados clinicamente, conforme protocolo da equipe médica.
Além das cirurgias, a resolução também reconhece procedimentos endoscópicos:

O sucesso da cirurgia bariátrica e metabólica está intrinsecamente ligado à atuação de uma equipe multidisciplinar qualificada. A resolução enfatiza que a cirurgia não é um tratamento isolado, mas parte de um processo contínuo que exige acompanhamento antes, durante e após o procedimento.
A equipe multidisciplinar mínima, além do cirurgião, é composta por:
Essa equipe é responsável por avaliar o paciente no pré-operatório, garantindo que ele esteja apto física e psicologicamente para a cirurgia, e por oferecer o suporte necessário no pós-operatório, orientando sobre mudanças no estilo de vida, monitoramento nutricional, manejo de comorbidades e reposição de vitaminas e minerais.
A indicação da cirurgia bariátrica ou metabólica ocorre após a falha do tratamento clínico, ou seja, quando o paciente não responde aos protocolos clínicos para tratamento da obesidade ou controle metabólico. A decisão é consensual entre o cirurgião e a equipe multidisciplinar.
Existem algumas contraindicações importantes para a cirurgia:
A presença de deficiência cognitiva é um fator relevante, mas não uma contraindicação absoluta, exigindo avaliação individualizada pela equipe.
A participação do médico anestesiologista é essencial, e sua plena concordância para o procedimento cirúrgico é mandatória. O ato anestésico deve seguir as determinações da Resolução CFM nº 2.174/2017.
Para realizar a cirurgia bariátrica ou metabólica, o cirurgião, ou pelo menos um membro da equipe, deve possuir Registro de Qualificação de Especialidade Médica (RQE) em cirurgia geral ou aparelho digestivo, preferencialmente com área de atuação em cirurgia bariátrica e metabólica no CRM de origem. A composição da equipe cirúrgica deve seguir os critérios da Resolução CFM nº 1.490/1998 e do Parecer CFM nº 4/2015.
A cirurgia deve ser realizada em hospitais de grande porte, capazes de realizar cirurgias de alta complexidade. É obrigatório que o hospital possua plantonista hospitalar 24 horas e Unidade de Terapia Intensiva (UTI), além de equipes multidisciplinares e multiprofissionais experientes no tratamento da obesidade, diabetes e na realização de cirurgia gastrointestinal. Os hospitais devem obedecer às Portarias MS nº 424/2013 e nº 425/2013.
A indicação da cirurgia deve ser baseada nas necessidades individuais do paciente, e não apenas na técnica cirúrgica a ser empregada. A escolha da cirurgia deve ser compartilhada entre a equipe cirúrgica, a equipe multidisciplinar e o paciente (ou seu representante legal). Após o preparo pré-operatório, o paciente deve ter ciência do tipo de cirurgia, dos efeitos colaterais, das complicações e da possibilidade de reversão, ou não, da técnica a ser utilizada.
O acompanhamento no pós-operatório é o ponto fundamental para o sucesso da cirurgia bariátrica ou metabólica. Por serem doenças crônicas e progressivas, os pacientes com obesidade, diabetes e suas comorbidades necessitam ser mantidos em constante acompanhamento clínico, e o paciente deve estar de pleno acordo com essa necessidade.
Esse acompanhamento deve ser estabelecido pela equipe cirúrgica e compartilhado com o paciente (ou seu representante legal), prevendo o monitoramento do estado nutricional, de acordo com as diretrizes de sociedades profissionais nacionais e internacionais. Todos os pacientes devem ser acompanhados pela equipe multiprofissional e multidisciplinar para orientação quanto à necessidade de um novo estilo de vida saudável, monitoramento das comorbidades pré-existentes e reposição de vitaminas e minerais, quando necessário.
É importante ressaltar que pacientes submetidos à cirurgia bariátrica ou metabólica, independentemente da técnica empregada, podem apresentar recidiva não só da obesidade, mas também das comorbidades prévias. Nesses casos, pode haver indicação de tratamento clínico ou cirurgia revisional, conforme decisão da equipe médica multidisciplinar, com a concordância do paciente e a participação da família ou do representante legal.
É crucial ter expectativas realistas: nenhuma técnica operatória, até o momento, tem 100% de sucesso no tratamento da obesidade e de suas comorbidades metabólicas. A cirurgia é uma ferramenta poderosa, mas o comprometimento do paciente e o suporte contínuo da equipe são a chave para resultados duradouros.
A nova Resolução CFM nº 2.429/25 representa um avanço significativo na regulamentação da cirurgia bariátrica e metabólica no Brasil. Ao ampliar os critérios de elegibilidade e detalhar as diretrizes para o procedimento, o CFM busca garantir a segurança e a eficácia do tratamento, sempre com foco na saúde e bem-estar do paciente.
Para pacientes e familiares, é essencial buscar informações claras, dialogar abertamente com a equipe médica e compreender que a decisão pela cirurgia é um passo importante em uma jornada que exige comprometimento e acompanhamento contínuo. A colaboração entre paciente, família e equipe multidisciplinar é o pilar para o sucesso e a melhoria da qualidade de vida.

Dr. Lucas Arcanjo
Reescrevendo histórias por meio da excelência cirúrgica. Cirurgias Robóticas Abdominais.
𝗖𝗥𝗠-𝗚𝗢 𝟮𝟬𝟯𝟮𝟵 | 𝗥𝗤𝗘 𝟭𝟳𝟱𝟯𝟬
Diástase abdominal é uma condição em que os músculos retos abdominais, que se encontram na frente do abdômen, se separam devido à fraqueza da linha alba, uma faixa de tecido conectivo que se estende verticalmente pelo centro do abdômen.
Essa separação pode ocorrer durante a gravidez, devido ao aumento do útero e à pressão abdominal, mas também pode ocorrer em pessoas que ganham peso rapidamente ou realizam atividades físicas que demandam muito esforço na região abdominal.
Além dos problemas estéticos, como a aparência de “barriga de grávida” mesmo após o parto, a diástase abdominal pode causar dores nas costas, má postura e fraqueza muscular na região abdominal. Por isso, muitas pessoas optam pela cirurgia de correção da diástase abdominal, que pode ser realizada com o auxílio de robôs para garantir máxima precisão e otimização dos processos cirúrgicos.
A cirurgia de correção da diástase abdominal geralmente envolve o fechamento dos músculos abdominais separados através de uma incisão na região do umbigo até o ponto de encontro das costelas. Com a ajuda dos robôs cirúrgicos, os cirurgiões podem realizar a cirurgia de forma menos invasiva e com menor tempo de recuperação para o paciente, realizando apenas três furos na pele, de 8 milímetros cada um, na linha do corte da cesariana.
A hérnia ocorre quando um órgão ou tecido do corpo se projeta através de uma abertura na parede muscular que o envolve. Isso pode causar dor e desconforto, além de ser uma condição potencialmente perigosa se não tratada adequadamente.
Embora a hérnia possa ser causada por diferentes fatores, como esforço físico excessivo, obesidade, envelhecimento e gravidez, a causa exata nem sempre é clara. É importante procurar um médico se você suspeitar que tem uma hérnia, pois pode levar a complicações graves, como estrangulamento da hérnia ou obstrução intestinal.
A cirurgia para reparar hérnias é um procedimento comum e eficaz, e pode ser realizada de forma minimamente invasiva. Nessa modalidade, uma pequena incisão é feita e um dispositivo com câmera instrumentos cirúrgicos são inseridos para reparar a hérnia. Além disso, são usados robôs que aumentam a precisão e o resultado final.
O câncer de esôfago é uma doença em que as células malignas se desenvolvem no tecido do esôfago – o tubo muscular que conecta a boca ao estômago. É uma condição grave que pode causar sintomas como dificuldade em engolir, dor no peito, perda de peso e azia persistente. A cirurgia é frequentemente necessária para tratar o câncer de esôfago, e a cirurgia robótica é uma opção cada vez mais popular para os pacientes.
A cirurgia robótica envolve o uso de um sistema robótico controlado por um cirurgião humano. O sistema robótico inclui braços mecânicos que são capazes de movimentos precisos e delicados, permitindo que o cirurgião atue com mais precisão do que seria possível com as mãos humanas.
Embora a cirurgia robótica para câncer de esôfago ainda não seja amplamente acessível em todos os hospitais, ela está se tornando uma opção mais comum para pacientes em todo o mundo. No entanto, como com qualquer procedimento cirúrgico, é importante discutir todas as opções com o médico e avaliar os riscos e benefícios antes de tomar uma decisão.
O câncer de pâncreas é um tipo de câncer que afeta as células do pâncreas, uma glândula localizada na parte superior do abdômen, atrás do estômago. É um tipo de câncer agressivo e muitas vezes não apresenta sintomas até que esteja em estágio avançado.
A cirurgia robótica para o câncer de pâncreas é geralmente menos invasiva do que a cirurgia aberta convencional, o que significa que o paciente pode se recuperar mais rapidamente e ter menos dor após a operação. Além disso, como o sistema robótico é altamente preciso, os cirurgiões podem remover o tumor com maior efetividade, evitando danos a órgãos saudáveis próximos.
A cirurgia robótica é realizada por meio de um sistema robótico avançado, controlado pelo cirurgião, que consiste em uma série de braços robóticos equipados com instrumentos cirúrgicos e uma câmera de alta definição.
O câncer de intestino, também conhecido como câncer colorretal, é uma condição em que as células do intestino crescem e se dividem de forma anormal, formando tumores. É uma das formas mais comuns de câncer e pode causar sintomas como dor abdominal, sangramento retal e mudanças no hábito intestinal.
A cirurgia é um dos tratamentos mais eficazes para o câncer de intestino. A cirurgia robótica é um avanço tecnológico que permite que os cirurgiões realizem a remoção do tumor com mais precisão e menor invasão ao corpo.
É importante ressaltar que a detecção precoce do câncer de intestino é fundamental para o sucesso do tratamento. Por isso, é recomendado que pessoas com mais de 45 anos façam exames de rotina, como colonoscopia e sangue oculto nas fezes, e que pessoas com histórico familiar da doença ou sintomas como dor abdominal persistente, sangramento retal ou mudanças no hábito intestinal procurem um médico especialista o quanto antes.
O câncer de estômago, também conhecido como câncer gástrico, é uma doença na qual células anormais se desenvolvem na parede do estômago. Existem vários tipos de câncer de estômago, mas o tipo mais comum é o adenocarcinoma.
Os sintomas do câncer de estômago incluem dor abdominal, náuseas, vômitos, perda de apetite e perda de peso inexplicável. Infelizmente, muitas vezes os sintomas não aparecem até que o câncer esteja em um estágio avançado. A cirurgia é uma opção comum de tratamento para o câncer de estômago. A cirurgia robótica tem se tornado cada vez mais comum e eficiente, graças à tecnologia avançada que ela oferece.
É importante destacar que muitas vezes o câncer de estômago é assintomático em seus estágios iniciais, tornando o diagnóstico precoce difícil. É por isso que é fundamental que as pessoas com fatores de risco sejam submetidas a exames regulares para detecção precoce.
Apendicite é uma condição médica que ocorre quando o apêndice, um pequeno órgão localizado no intestino grosso, fica inflamado e infectado. Os sintomas incluem dor abdominal intensa, febre, náusea e vômito. A cirurgia é o tratamento mais comum para a apendicite e envolve a remoção do apêndice infectado.
Além dos sintomas mencionados, a apendicite também pode causar perda de apetite, constipação ou diarreia e sensibilidade abdominal ao toque. A inflamação do apêndice pode ser causada por uma obstrução no lúmen do órgão, que pode ser o resultado de um acúmulo de fezes, um tumor ou um corpo estranho, como uma semente de fruta ou um parasita.
A vesícula biliar é um órgão pequeno em forma de pêra que fica abaixo do fígado, no lado direito do abdômen. A função da vesícula biliar é armazenar a bile, um líquido produzido pelo fígado que ajuda na digestão das gorduras.
Quando a vesícula biliar apresenta problemas, como cálculos biliares, inflamação ou infecção, é comum que o paciente experimente sintomas como dor abdominal, náusea, vômito e indigestão.
Além dos sintomas mencionados, os problemas na vesícula biliar podem ser diagnosticados por meio de exames como ultrassonografia, tomografia ou ressonância magnética. O tratamento pode incluir mudanças na dieta, medicamentos para controlar a dor e a inflamação, e, em alguns casos, cirurgia para remover a vesícula biliar.
A cirurgia bariátrica é um procedimento cirúrgico que tem como objetivo principal auxiliar no emagrecimento e na melhoria da qualidade de vida de pacientes com obesidade mórbida ou com outras comorbidades associadas à obesidade, como diabetes, hipertensão arterial, dislipidemia, entre outras.
Essa cirurgia é realizada com o intuito de modificar o sistema digestivo e reduzir a capacidade do estômago de armazenar alimentos, além de diminuir a absorção dos nutrientes pelo organismo.
Existem vários tipos de cirurgias bariátricas disponíveis, sendo os mais comuns a sleeve e o bypass gástrico.
Sleeve: também conhecida como gastrectomia vertical, é um procedimento em que o cirurgião remove uma grande parte do estômago, deixando-o com cerca de 15% do tamanho original. Com um estômago menor, o paciente pode sentir-se mais cheio com menos alimentos, o que leva a uma redução na quantidade de alimentos consumidos e na ingestão de calorias. Além disso, a remoção da parte do estômago que produz o hormônio grelina, responsável pela sensação de fome, ajuda a reduzir o apetite e controlar a ingestão de alimentos.
Bypass gástrico: é um procedimento mais complexo, em que o cirurgião cria uma pequena bolsa no topo do estômago e conecta-a diretamente ao intestino delgado, ignorando a maior parte do estômago e do intestino delgado. A redução do tamanho do estômago limita a quantidade de alimentos que podem ser ingeridos, e a conexão direta entre a bolsa e o intestino delgado reduz a absorção de calorias e nutrientes.
Ambas as cirurgias têm benefícios significativos na perda de peso, melhora da qualidade de vida e redução de comorbidades associadas à obesidade, como diabetes tipo 2, apneia do sono, hipertensão arterial e doenças cardíacas. No entanto, é importante lembrar que esses procedimentos exigem um compromisso vitalício com a dieta e o exercício físico.
A escolha da cirurgia mais adequada depende de vários fatores, como a idade, índice de massa corporal (IMC), estado de saúde geral e preferências pessoais. É importante discutir as opções de cirurgia bariátrica com o seu médico e equipe de saúde para determinar qual é a melhor opção para você.
O refluxo gastroesofágico ocorre quando o conteúdo ácido do estômago volta para o esôfago, causando sintomas como azia, regurgitação e até mesmo dificuldade para engolir. Embora algumas pessoas possam gerenciar seus sintomas com mudanças no estilo de vida e medicamentos, outras podem precisar de cirurgia para corrigir o problema.
A cirurgia robótica é uma opção avançada e minimamente invasiva para tratar o refluxo gastroesofágico. A cirurgia robótica para refluxo geralmente envolve a criação de uma nova válvula no final do esôfago para impedir o refluxo de ácido. A cirurgia robótica oferece muitos benefícios para os pacientes, incluindo menos dor e tempo de recuperação mais rápido do que as cirurgias convencionais.
Essa abordagem cirúrgica oferece muitos benefícios para os pacientes, incluindo menos dor e tempo de recuperação mais rápido do que as cirurgias convencionais. Além disso, a cirurgia robótica para refluxo geralmente envolve a criação de uma nova válvula no final do esôfago, o que ajuda a impedir o refluxo de ácido.
